Ung thư vú là loại ung thư có cơ hội chữa trị thành công lên đến 90% nếu được phát hiện sớm. Tuy nhiên, nhiều phụ nữ mắc bệnh băn khoăn không biết liệu mình có bắt buộc phải trải qua phẫu thuật hay không. Hãy cùng tìm hiểu chi tiết về các phương pháp điều trị, vai trò của phẫu thuật và những điều cần lưu ý trong bài viết dưới đây!

1. Các phương pháp điều trị ung thư vú
Ung thư vú hiện nay được điều trị theo hướng đa mô thức, nghĩa là kết hợp nhiều phương pháp để đạt hiệu quả tối ưu. Các phương pháp điều trị ung thư vú được sử dụng phổ biến bao gồm:
1.1. Phẫu thuật
Phẫu thuật cắt bỏ khối u hoặc toàn bộ mô vú để loại trừ tế bào ung thư. Đây là phương pháp mang tính triệt căn, giúp loại bỏ nguồn gốc ung thư ngay từ giai đoạn sớm.
Đồng thời bác sĩ có thể phẫu thuật để thăm dò mức độ lan rộng của ung thư hoặc nhằm mục đích tái tạo vú sau điều trị. Tuy nhiên, không phải mọi bệnh nhân đều cần phẫu thuật, quyết định phụ thuộc vào giai đoạn bệnh và đánh giá của bác sĩ.
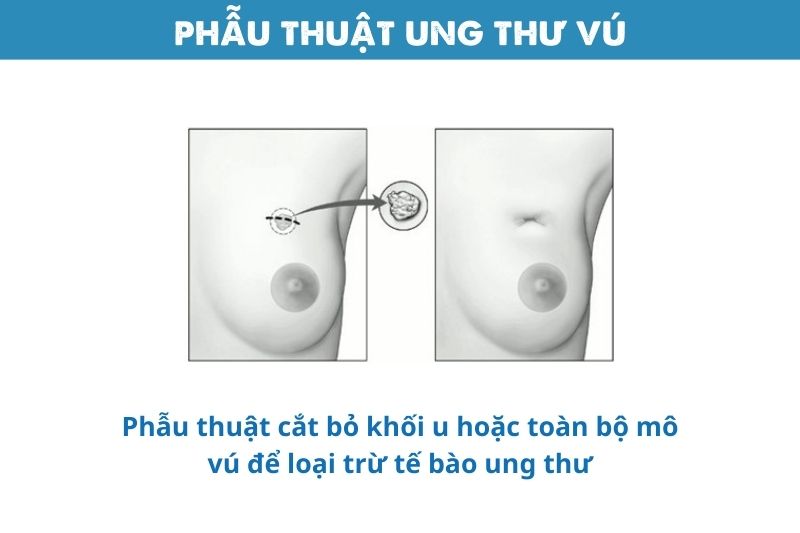
Phẫu thuật nhằm loại bỏ tế bào ung thư khỏi mô vú
1.2. Xạ trị
Xạ trị sử dụng tia năng lượng cao để tiêu diệt tế bào ung thư còn sót lại sau phẫu thuật hoặc trong các trường hợp không phẫu thuật được. Xạ trị thường áp dụng sau phẫu thuật bảo tồn vú hoặc để kiểm soát triệu chứng khi ung thư tiến triển. Tuy nhiên, phương pháp này có thể khiến người bệnh mệt mỏi, gây kích ứng da gây một số tác động như kích ứng da, mệt mỏi hoặc ảnh hưởng mô lành xung quanh.
Xạ trị giúp tiêu diệt tế bào ung thư còn sót lại sau phẫu thuật
1.3. Hóa trị
Hóa trị sử dụng thuốc để tiêu diệt tế bào ung thư toàn thân. Phương pháp này thường áp dụng trước phẫu thuật (neoadjuvant chemotherapy) để thu nhỏ khối u hoặc sau phẫu thuật (adjuvant chemotherapy) nhằm giảm nguy cơ tái phát. Trong quá trình xạ trị, người bệnh có thể gặp các tác dụng phụ như nôn mửa, rụng tóc và nguy cơ nhiễm trùng.
1.4. Liệu pháp nội tiết
Phụ nữ có ung thư vú dương tính với thụ thể hormone (ER/PR) có thể được điều trị bằng liệu pháp nội tiết, giúp ngăn chặn tác động của estrogen hoặc progesterone lên tế bào ung thư. Người bệnh sẽ được chỉ định sử dụng các loại thuốc như tamoxifen (dùng cho cả tiền mãn kinh và sau mãn kinh), thuốc ức chế Aromatase (chỉ dùng cho phụ nữ sau mãn kinh) từ 5-10 năm.
1.5. Liệu pháp sinh học
Liệu pháp sinh học thường được chỉ định cho các trường hợp ung thư vú HER2 dương tính. Cơ chế hoạt động của liệu pháp này là nhắm vào các đặc điểm sinh học cụ thể của tế bào ung thư, giúp điều trị hiệu quả hơn và ít gây hại cho tế bào khỏe mạnh hơn hóa trị truyền thống.
2. Khi nào cần phẫu thuật ung thư vú
Không phải trường hợp ung thư vú nào cũng bắt buộc phải phẫu thuật. Quyết định phụ thuộc vào giai đoạn bệnh, kích thước khối u, vị trí khối u, tình trạng sức khỏe và mong muốn của bệnh nhân.
2.1. Trường hợp bắt buộc phẫu thuật ung thư vú
Đối với ung thư vú tại chỗ (Carcinoma ống tuyến vú tại chỗ - DCIS) và ung thư vú xâm lấn giai đoạn I, II, phẫu thuật gần như là bước bắt buộc. Phẫu thuật giúp loại bỏ khối u nguyên phát và xác định tình trạng các hạch bạch huyết ở nách (sinh thiết hạch gác).
Phẫu thuật là lựa chọn gần như bắt buộc trong các trường hợp ung thư vú giai đoạn sớm, bao gồm:
● Ung thư vú tại chỗ (DCIS – Carcinoma ống tuyến vú tại chỗ): Lúc này tế bào ung thư còn khu trú trong ống tuyến vú, chưa lan ra mô xung quanh. Phẫu thuật giúp loại bỏ hoàn toàn vùng tổn thương, ngăn bệnh tiến triển thành ung thư xâm lấn.
● Ung thư vú xâm lấn giai đoạn I và II: Đây là giai đoạn khối u vẫn còn nhỏ, chưa di căn xa. Phẫu thuật giúp loại bỏ khối u nguyên phát và xác định tình trạng các hạch bạch huyết ở nách (sinh thiết hạch gác).
Ở các giai đoạn này, phẫu thuật thường mang lại tiên lượng rất tốt, nhất là khi kết hợp thêm xạ trị hoặc điều trị nội tiết nếu cần.

Phẫu thuật là lựa chọn gần như bắt buộc trong các trường hợp ung thư vú giai đoạn sớm
2.2. Các trường hợp có thể cân nhắc phẫu thuật ung thư vú
Một số bệnh nhân cần điều trị tân hỗ trợ (neoadjuvant) trước bằng hóa trị hoặc thuốc nhắm trúng đích nhằm thu nhỏ khối u trước khi phẫu thuật, bao gồm các trường hợp như:
● Khối u kích thước lớn so với mô vú, khó bảo tồn vú nếu phẫu thuật ngay.
● Ung thư vú bộ ba âm tính (Triple-negative) đáp ứng tốt với hóa trị tân hỗ trợ.
● Ung thư vú HER2 dương tính, được chỉ định điều trị sinh học trước phẫu thuật.
Ngay cả khi khối u đáp ứng hoàn toàn, phẫu thuật vẫn cần thiết để loại bỏ ổ bệnh vi thể và đánh giá di căn. Đối với ung thư vú tái phát tại chỗ, phẫu thuật thường được xem xét để loại bỏ tổn thương và sau đó có thể kết hợp thêm xạ trị hoặc điều trị toàn thân nhằm ngăn tái phát tiếp.
2.3. Trường hợp không cần phẫu thuật
Phẫu thuật có thể được bỏ qua hoặc thay thế bằng các phương pháp khác nếu:
● Bệnh nhân có chống chỉ định phẫu thuật: Tình trạng sức khỏe quá yếu, bệnh tim mạch hoặc hô hấp nặng, không chịu được gây mê.
● Bệnh nhân ung thư giai đoạn cuối, di căn toàn thân: Nếu mục tiêu chỉ là chăm sóc giảm nhẹ, phẫu thuật có thể không mang lại lợi ích đáng kể so với các rủi ro.

Phẫu thuật ung thư vú giai đoạn cuối không mang lại lợi ích đáng kể so với các rủi ro
3. Các phương pháp phẫu thuật ung thư vú
Phẫu thuật ung thư vú được chia thành hai nhóm mục tiêu chính: loại bỏ tổn thương ung thư tại vú và xử lý hạch bạch huyết vùng nách. Ngoài ra, phẫu thuật tái tạo đóng vai trò quan trọng trong việc khôi phục tính thẩm mỹ và tâm lý bệnh nhân.
3.1. Phẫu thuật bảo tồn
Phẫu thuật loại bỏ khối u và một phần nhỏ mô lành xung quanh, trong khi vẫn giữ lại phần lớn tuyến vú, giúp duy trì hình dáng vú, ít ảnh hưởng đến thẩm mỹ. Phương pháp này thường được chỉ định trong điều trị ung thư vú giai đoạn đầu khi kích thước khối u nhỏ và không có nhiều khối u rải rác. Sau phẫu thuật, bệnh nhân cần kết hợp với xạ trị để giảm nguy cơ tái phát.
Phẫu thuật bảo tồn giúp loại bỏ khối u nhưng vẫn đảm bảo tính thẩm mỹ
3.2. Phẫu thuật cắt bỏ vú
Phẫu thuật loại bỏ toàn bộ 1 hoặc 2 vú, có thể kèm theo các mô gần đó bị ảnh hưởng như hạch nách, cơ ngực. Đây là phương pháp điều trị tối ưu đối với khối u lớn, đa ổ, hoặc khi bệnh nhân không muốn xạ trị sau mổ. Để cải thiện thẩm mỹ, bệnh nhân có thể kết hợp tái tạo vú ngay lập tức hoặc sau phẫu thuật.
3.3. Phẫu thuật hạch nách hoặc sinh thiết hạch nách (Axillary Surgery)
Hạch bạch huyết là con đường di căn đầu tiên của ung thư vú. Vì vậy, đánh giá hạch nách là bước quan trọng:
● Sinh thiết hạch gác (Sentinel Lymph Node Biopsy – SLNB): Đây là kỹ thuật tiêu chuẩn, chỉ loại bỏ 1-5 hạch đầu tiên mà tế bào ung thư có khả năng di căn tới. Nếu các hạch này âm tính, không cần vét hạch thêm, giúp giảm nguy cơ phù bạch huyết.
● Nạo hạch nách (Axillary Lymph Node Dissection – ALND): Được thực hiện khi đã xác định có di căn hạch. Phẫu thuật loại bỏ nhiều hạch nách hơn để kiểm soát bệnh, nhưng có thể gây sưng phù cánh tay sau mổ, do đó chỉ áp dụng khi thật sự cần thiết.
3.4. Tái tạo vú
Đây là phương pháp giúp tái tạo hình dạng vú nhằm cải thiện thẩm mỹ sau khi cắt bỏ khối ung thư vú hoặc cắt bỏ toàn bộ tuyến vú. Bác sĩ có thể sử dụng mô tự thân hoặc túi ngực để tạo hình vú.
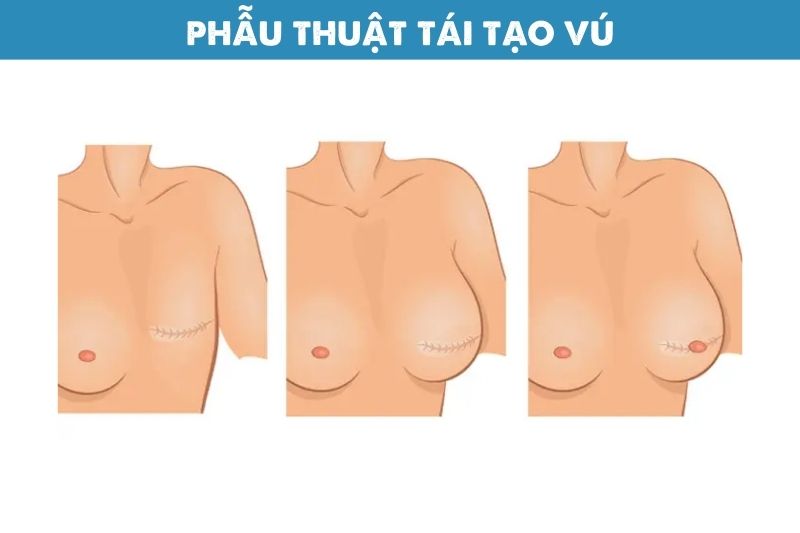
Phẫu thuật tái tạo vú nhằm cải thiện thẩm mỹ sau khi cắt bỏ khối u
4. Những điều cần lưu ý khi phẫu thuật ung thư vú
Để đảm bảo phẫu thuật ung thư vú diễn ra an toàn, giảm thiểu rủi ro biến chứng và tối ưu hóa quá trình hồi phục, người bệnh cần chuẩn bị kỹ lưỡng và lưu ý một số vấn đề như:
4.1. Chuẩn bị sức khỏe tổng thể trước phẫu thuật
Trước khi mổ, bác sĩ sẽ yêu cầu người bệnh thực hiện các xét nghiệm và kiểm tra toàn diện như:
● Đo điện tâm đồ, kiểm tra chức năng tim, phổi
● Đánh giá huyết áp, đường huyết
● Kiểm tra chức năng gan, thận
● Rà soát các bệnh nền như tiểu đường, rối loạn đông máu, bệnh lý tuyến giáp
Việc đánh giá sức khỏe kỹ lưỡng giúp bác sĩ lựa chọn phương pháp gây mê phù hợp và giảm nguy cơ biến chứng trong quá trình phẫu thuật.

Người bệnh được đánh giá sức khỏe kỹ lưỡng trước khi phẫu thuật
4.2. Chuẩn bị tâm lý và hỗ trợ tinh thần
Nhiều phụ nữ lo lắng về việc thay đổi ngoại hình sau phẫu thuật ung thư vú. Do đó, việc chuẩn bị tâm lý và trao đổi với bác sĩ trước mổ là vô cùng cần thiết, điều này giúp:
● Giảm căng thẳng, lo âu
● Hiểu rõ về quá trình điều trị
● Chuẩn bị tinh thần cho sự thay đổi sau phẫu thuật
● Tăng sự hợp tác trong chăm sóc và hồi phục hậu phẫu
4.3. Thảo luận kỹ về lựa chọn phương pháp phẫu thuật
Quyết định lựa chọn phương pháp phẫu thuật là sự đồng thuận giữa bệnh nhân và bác sĩ, cần được cân nhắc dựa trên tình trạng bệnh thực tế và mong muốn cá nhân. Trước khi quyết định mổ, người bệnh cần trao đổi chi tiết với bác sĩ về:
● Có nên phẫu thuật bảo tồn hay cắt bỏ toàn bộ vú?
● Sau cắt vú có nên tái tạo vú ngay hay đợi sau khi hoàn tất điều trị?
● Những rủi ro, biến chứng có thể gặp?
● Chi phí và thời gian hồi phục của từng phương pháp?
Việc hiểu rõ từng lựa chọn giúp bệnh nhân đưa ra quyết định phù hợp với tình trạng sức khỏe và mong muốn thẩm mỹ cá nhân.

Người bệnh cần trao đổi chi tiết với bác sĩ để hiểu rõ về phẫu thuật ung thư vú
4.4. Tuân thủ hướng dẫn tiền phẫu của bác sĩ
Người bệnh cần tuân thủ đầy đủ các hướng dẫn sau để đảm bảo cuộc mổ diễn ra an toàn, giảm nguy cơ biến chứng và tối ưu kết quả điều trị:
● Ngưng dùng thuốc có nguy cơ gây chảy máu (như aspirin, warfarin) theo chỉ định
● Nhịn ăn uống trước khi gây mê theo thời gian yêu cầu
● Dùng thuốc tiền phẫu đúng loại, đúng liều
● Vệ sinh cơ thể và vùng phẫu thuật theo hướng dẫn
4.5. Chăm sóc hậu phẫu và theo dõi tại nhà
Sau khi phẫu thuật, người bệnh cần đặc biệt chú ý chăm sóc vết mổ và theo dõi các dấu hiệu bất thường:
● Giữ vết mổ sạch và khô
● Theo dõi tình trạng sưng, đỏ, rỉ dịch hoặc sốt
● Tập vật lý trị liệu cánh tay để tránh cứng khớp, đặc biệt sau nạo hạch nách
● Tránh mang vác nặng hoặc hoạt động mạnh trong những tuần đầu
● Tái khám đúng hẹn để bác sĩ đánh giá tình trạng lành thương
Việc chăm sóc đúng cách giúp rút ngắn thời gian hồi phục và giảm nguy cơ biến chứng như nhiễm trùng hoặc phù bạch huyết.

Chăm sóc hậu phẫu và theo dõi tại nhà theo hướng dẫn của bác sĩ
5. Tầm soát ung thư vú - Cơ hội điều trị sớm, hạn chế phẫu thuật
Phát hiện ung thư vú ở giai đoạn sớm giúp tăng đáng kể tỷ lệ chữa khỏi và tối ưu hóa các lựa chọn điều trị, đặc biệt là tăng cơ hội cho phẫu thuật bảo tồn. Một trong những cách quan trọng để phát hiện sớm đó là duy trì tầm soát định kỳ.
Bên cạnh tự kiểm tra tại nhà, phụ nữ nên thăm khám định kỳ và thực hiện các phương pháp tầm soát như siêu âm vú, nhũ ảnh hoặc chụp MRI.
● Siêu âm vú: Thường dùng để đánh giá khối u đã được phát hiện trên nhũ ảnh, hoặc dùng cho phụ nữ trẻ có mô vú dày.
● Chụp nhũ ảnh (Mammogram): Phương pháp tầm soát chính, có khả năng phát hiện khối u nhỏ, không sờ thấy được.
● MRI vú: Dành cho phụ nữ có nguy cơ cao (đột biến gen BRCA, tiền sử gia đình mạnh).
Đặc biệt, phụ nữ thuộc nhóm nguy cơ cao cần được tầm soát thường xuyên hơn và bắt đầu ở độ tuổi trẻ hơn so với khuyến cáo chung. Việc kết hợp nhiều phương pháp giúp tăng độ chính xác và phát hiện ung thư ngay khi còn ở giai đoạn tiền xâm lấn.
Tầm soát đúng và đủ không chỉ mang lại cơ hội điều trị hiệu quả mà còn giúp nhiều phụ nữ tránh được các phẫu thuật lớn, bảo tồn trọn vẹn cấu trúc và thẩm mỹ của tuyến vú.

Tầm soát ung thư vú giúp phát hiện sớm, đem lại cơ hội điều trị hiệu quả
6. Giải đáp thắc mắc về phẫu thuật ung thư vú
6.1. Phẫu thuật ung thư vú có đau không?
Trong suốt quá trình phẫu thuật, người bệnh sẽ được gây mê toàn thân nên không cảm thấy đau. Sau khi tỉnh dậy, vùng mổ có thể đau nhức hoặc căng tức nhẹ, đây là phản ứng bình thường của cơ thể sau can thiệp ngoại khoa. Bác sĩ sẽ kê thuốc giảm đau phù hợp để giúp người bệnh dễ chịu hơn. Hầu hết các triệu chứng này sẽ giảm dần trong vài ngày đến vài tuần.
6.2. Phẫu thuật ung thư vú có để lại sẹo không?
Bất kỳ phương pháp phẫu thuật nào cũng để lại sẹo, nhưng mức độ thấy rõ hay không phụ thuộc vào:
● Kích thước đường mổ
● Kỹ thuật phẫu thuật
● Cơ địa liền sẹo của từng người
Thông thường, sẹo sẽ mờ dần theo thời gian, đặc biệt nếu bệnh nhân chăm sóc đúng cách. Ngoài ra, với các trường hợp muốn cải thiện thẩm mỹ, có thể kết hợp tái tạo vú hoặc sử dụng các kỹ thuật thẩm mỹ để giúp sẹo bớt lộ.
6.3. Nguy cơ tái phát sau phẫu thuật?
Phẫu thuật giúp loại bỏ khối u chính nhưng không thể đảm bảo 100% ngăn ngừa tái phát. Nguy cơ này phụ thuộc vào nhiều yếu tố như:
● Giai đoạn bệnh lúc chẩn đoán
● Đặc điểm mô bệnh học (HER2, ER/PR…)
● Khả năng di căn hạch
● Mức độ tuân thủ điều trị bổ trợ sau mổ (hóa trị, xạ trị, nội tiết trị liệu…)
Khám định kỳ, theo dõi sát sao và tuân thủ phác đồ điều trị là những yếu tố quan trọng giúp giảm nguy cơ tái phát và phát hiện sớm nếu có bất thường.
6.4. Nguy cơ biến chứng sau phẫu thuật?
Giống như các loại phẫu thuật khác, bệnh nhân có thể gặp một số biến chứng sau mổ, bao gồm:
● Nhiễm trùng vết mổ
● Tụ dịch hoặc tụ máu
● Sưng hoặc bầm tím vùng phẫu thuật
● Giảm hoặc hạn chế vận động tay bên phẫu thuật, đặc biệt nếu có lấy hạch nách
Tuy nhiên, phần lớn các biến chứng này có thể kiểm soát được thông qua chăm sóc hậu phẫu đúng cách, theo dõi thường xuyên và vật lý trị liệu phục hồi chức năng cánh tay.
Điều trị ung thư vú không phải lúc nào cũng yêu cầu phẫu thuật cắt bỏ hoàn toàn vú. Quyết định phẫu thuật phụ thuộc vào giai đoạn bệnh, đặc điểm khối u, sức khỏe tổng thể và mong muốn của bệnh nhân.
Phẫu thuật bảo tồn vú kết hợp xạ trị đang trở thành lựa chọn phổ biến trong các trường hợp phát hiện sớm. Để có cơ hội điều trị sớm và tăng tỷ lệ thành công, tầm soát định kỳ là biện pháp quan trọng nhất.

Điều trị ung thư vú không phải lúc nào cũng yêu cầu phẫu thuật cắt bỏ hoàn toàn vú
Phòng khám Bệnh viện Đại học Y Dược 1 là địa chỉ đáng tin cậy hàng đầu trong việc tầm soát và chăm sóc sức khỏe, đặc biệt là tầm soát ung thư vú ở nữ giới. Với đội ngũ chuyên gia hàng đầu, thiết bị máy móc hiện đại và quy trình thăm khám nhanh chóng giúp quý khách có được trải nghiệm thăm khám nhẹ nhàng, cho kết quả chính xác, tiết kiệm thời gian.
Hãy liên hệ ngay với PKBVDHYD1 qua hotline 1900 69231 để được tư vấn chi tiết về lịch trình và đặt lịch tầm soát ung thư vú sớm nhất!
